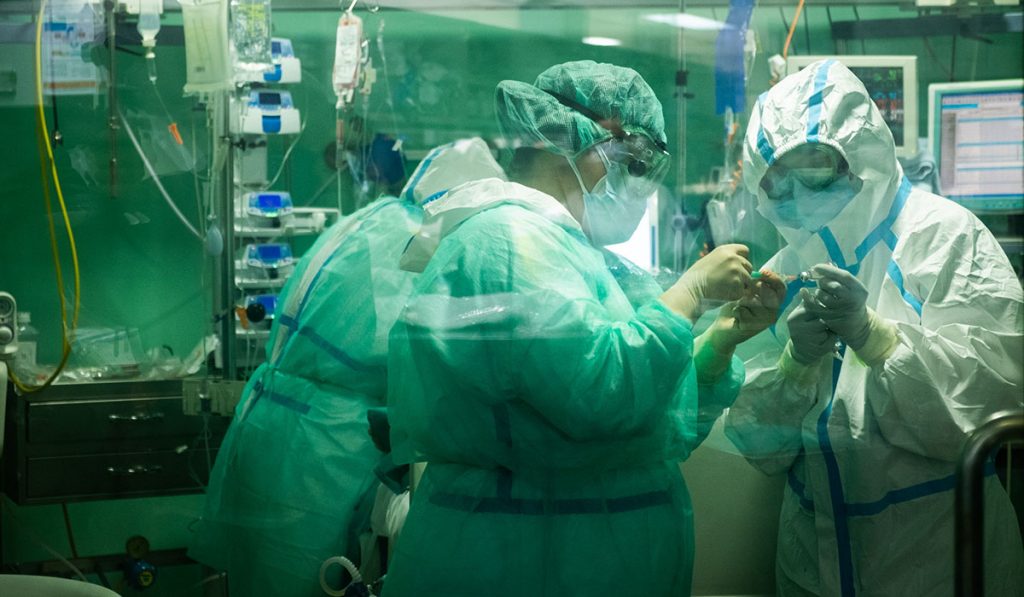
Trabajan en la boca del lobo, donde se lucha a brazo partido contra el enemigo microscópico que ha puesto en jaque al planeta. Forman parte de la infantería que pelea, minuto a minuto, desde la trinchera de una guerra sin cuartel que se libra a vida o muerte en el último eslabón de la cadena sanitaria sobre el precipicio: la Unidad de Cuidados Intensivos (UCI).
José, Deborah, Silvia, Conchi, Desiré y David plantan cara mañana, tarde y noche a la Covid-19, que ya ha contagiado a casi 50.000 trabajadores hospitalarios en España, entre ellos varios de sus compañeros. Son profesionales de la enfermería a los que todo el país aplaude desde hace dos meses en los balcones del confinamiento. Llevan años, algunos hasta decenios, ayudando a salvar vidas en la UCI del Hospital Universitario Nuestra Señora de La Candelaria, en Santa Cruz de Tenerife, y hoy cuentan a DIARIO DE AVISOS su experiencia desde que el coronavirus entró en sus vidas como un caballo desbocado.
Son seis ejemplos del trabajo en equipo que se realiza en la primera línea. Se desviven por sus pacientes, demuestran pasión por su trabajo y subrayan el factor vocacional de la actividad que desempeñan. Así lo trasmiten en cada frase y con esa voluntad han encarado el gran desafío profesional de sus vidas, que les ha llegado en forma de microorganismo virulento y contagioso y que ha obligado a establecer nuevos protocolos de actuación para el tratamiento de los enfermos afectados por esta patología, pero también para proteger a los profesionales ante una realidad tan desconocida como cambiante.
Desiré, de 41 años, lleva 17 como enfermera de la UCI y asegura que los primeros días de la pandemia fueron “los peores de mi vida, nunca lo he pasado tan mal, era angustioso, iba a trabajar y no paraba de llorar por el camino, porque era como ir a la guerra, sin saber lo que te ibas a encontrar ni a lo que nos estábamos enfrentando, y siempre con el miedo de traerme el bicho a casa”.
temor al contagio
Silvia, de 47 años y 23 como enfermera, explica que el momento crítico ante un posible contagio es el momento en que toca despojarse del Equipo de Protección Individual (EPI), esos trajes que parecen diseñados para una guerra bacteriológica que proliferan por los hospitales y vemos en los telediarios. “Claro que tengo miedo a infectarme, aunque ahora un poco menos que cuando empezó todo esto, sobre todo al quitarte la ropa, porque me voy para casa, donde me espera una niña y mi marido. Nada más llegar repaso mentalmente cada cosa que he hecho desde que acaba mi turno para quedarme tranquila”.
En similares términos se expresa Deborah, de 27 años, que desde que terminó la carrera hace un lustro se dedica a atender a los enfermos de mayor gravedad. “Cuando tratas a pacientes con enfermedades contagiosas, como puede ser una tuberculosis o una meningitis, siempre tienes temor. Y este virus es un miedo añadido a ese temor con el que convives, porque es nuevo y al principio no sabías ni cómo actuaba, ni cuánto tiempo resistía en la piel o en la ropa”.
David, de 47 años, acumula un cuarto de siglo en la Unidad de Cuidados Intensivos. Cuenta que a la Covid-19 más que miedo le tiene “respeto”, porque se siente protegido con los medios que cuenta para desarrollar su trabajo. “Hemos sido unos auténticos privilegiados en cuanto a material, hemos estado bien cubiertos desde el primer día. Yo tengo más miedo en el supermercado que en la UCI”.
Conchi, de 39 años, ha pasado un tercio de su vida metida en la Unidad de Cuidados Intensivos. Cuando estalló la crisis de la neumonía de Wuhan su estado anímico oscilaba entre “el miedo, la angustia, la ansiedad y las dudas sobre si serás capaz de dar lo mejor de ti”. Recuerda que en el momento en que la UCI empezó a llenarse de pacientes (se llegaron a ocupar las 30 camas con enfermos de Covid-19 y se añadieron otras cinco de la UVI pediátrica y varios quirófanos), “yo le decía a mis compañeros que aquello no me gustaba nada y que se iba a poner muy feo. Gracias a Dios la vocación está por encima de todo y en mi caso me armaba de valor y me decía: yo puedo con esto y tengo que ayudar como sea a esta gente”.
Casi en la frontera de la jubilación, José, de 63 años, lleva toda la vida metido entre camas eléctricas, monitores cardiorrespiratorios, tubos endotraqueales y respiradores mecánicos. “Sí, hay miedo, porque todos tenemos una familia, pero cuando empiezas tu turno de trabajo el miedo se te pasa, porque dices, esto es lo mío”, comenta. Atribuye el elevado número de sanitarios contagiados en España, alrededor de un 15% de los casos detectados, a la baja calidad del material de protección y a la falta de previsión para afrontar una pandemia de estas características, con protocolos que se han debido ir adaptando en función de la evolución del virus.
David destaca la “brutal” predisposición de sus compañeros en los momentos más difíciles. “La calidad humana ha sido increíble, solo comparable a la que puedes encontrar en las trincheras de una guerra. No existe el “no” en la boca de nadie y la pregunta más repetida es “en qué te puedo ayudar”. Confiesa que salía llorando de los primeros turnos sin saber muy bien por qué. “Era un cúmulo de sentimientos, no creo que haya habido un solo profesional de este hospital que durante este proceso no haya llorado”.
aislamiento familiar
Las lágrimas aparecen en los ojos de Desiré al recordar un caso que le tocó de cerca tanto a ella como al resto de la plantilla. “Los padres de una compañera se contagiaron, perdió a su madre, sin poder despedirse de ella, y su padre, al que no puede ver, todavía está ingresado. Eso te marca mucho” (se emociona). Todos coinciden en que lo más duro es el aislamiento familiar del enfermo de Covid-19.
“Cuando se despiertan necesitan a sus familias, pero también te pones en el lugar de los que están fuera y que no pueden venir a verlos y es terrible”, subraya Desiré. Deborah lo corrobora: “Es muy duro ver cuando empiezan a despertarse de la anestesia y te miran como diciéndote qué hago aquí. Llevan un mes ingresados y no saben nada de la cuarentena y le tenemos que explicar lo que está pasando. Da mucha pena”. Silvia apostilla que algunos llegan a pensar que su familia les ha abandonado. “Les cuesta entender que no pueden venir a los hospitales”.
Enfermeros y enfermeras saben que un gesto de afecto en estas situaciones vale su peso en oro. “Nos comunicamos por mímica porque tienen un tubo en la boca y no pueden hablar. Yo entro, les doy la mano y notas que te la aprietan, te miran y eso lo dice todo, es un mensaje de “gracias por estar aquí a mi lado”, cuenta Deborah, que explica que cuando hay una vida que se apaga “le agarramos la mano en esos últimos momentos para que no sienta la soledad”.
David explica que a los familiares se les informa a diario sobre la evolución de la persona ingresada en la UCI, pero los pacientes están aislados en el sentido más literal de la palabra y eso incluye la información sobre su proceso. Días atrás hizo feliz a un enfermo entubado, que pudo escuchar a través del teléfono móvil de su cuidador unos mensajes de aliento de sus familiares. “Le caían las lágrimas a él y a mí. Escuchar a los hijos, a los nietos, a los sobrinos dándole ánimos provocó que expresara sus sentimientos de la única manera posible y la más natural: llorando. Fue un momento muy emotivo que me hizo llorar a mí también. No estás entrenado para estas cosas y la emoción te puede”.
la abuela de la UCI
Desiré destaca la complicidad que se establece con los ingresados. En estas fechas pone especial mimo en atender a la abuela de la UCI. “Es una señora, de casi 80 años, que se parece muchísimo a mi abuela. Superó la Covid-19 aunque sigue malita. No puede hablar porque tiene su traqueo, pero nos coge la mano, nos mira, nos sonríe… Yo me la como”.
“En la mirada lo dicen todo”, asegura José, que, como el resto de sus compañeros recurre a la psicología cuando algún paciente les confiesa que se quiere rendir. “Le tenemos que quitar de la cabeza el pensamiento de que la muerte es una opción, porque si baja la guardia hay poco que hacer. Le animamos, le decimos que está mejor, que tiene buena cara…”
Silvia ha acompañado a varios pacientes en sus últimos minutos y tanto ella como sus compañeros insisten en que lo más conmovedor de los enfermos que no superan la nueva neumonía es la condena a una muerte solitaria. “Fallecen sin un familiar al lado, y eso te toca por dentro, porque piensas que puede ser tu madre o tu padre. Eso es lo más triste”, dice con voz entrecortada.
“Esta infección ha arrebatado las familias a los pacientes. Mueren solos, con nosotros, que estamos ahí hasta el final, pero es deshumano que alguien se vaya sin un familiar al lado”, lamenta Conchi, que subraya la voluntad de todos sus compañeros para empatizar con la persona que cuidan y vigilan, “pero hasta un punto en que no te afecte excesivamente en el plano personal”.
Recuerda que la mayoría de casos acaban bien y que médicos y enfermeros encuentran la recompensa dibujada en el rostro de la persona que ha esquivado la muerte. “Cuando ves que se va recuperando un paciente y sonríe, ese es el mejor regalo que nos puede dar. Hoy mismo tuve el caso de un señor que lleva con nosotros bastante tiempo y que ha estado bastante malito, que ya ha recuperado la conciencia, aunque está algo desorientado, y que ha sido capaz de sonreír y hasta de bromear. Ese es el mejor regalo”.
dos fallecidos
José ha visto la muerte de cerca esta misma semana. “Entre el martes y el miércoles fallecieron dos pacientes que llevaban muchos días con nosotros. Se me saltaron las lágrimas porque hemos trabajado, hemos luchado, lo hemos dado todo y te duele mucho. Y lo peor, lo que más pena da, es ver que se han muerto solos”.
Los aplausos de las siete de la tarde resuenan entre el personal que se mueve entre las camas y el enjambre de máquinas que monitorizan a los pacientes más graves. “Sobre todo al principio, eran un chute de energía, un reconocimiento a nuestra labor y servían para dejar gran parte del miedo en la taquilla y dar lo mejor de nosotros”, apunta Deborah. Silvia manifiesta que le gustaría que el apoyo de los balcones se trasladara a la calle cuando se manifiestan para reivindicar soluciones a sus problemas laborales.
Cuando llegamos al final de la conversación, David pide la palabra para recalcar que “la gran mayoría de las cosas que pasan en una UCI son buenas”, empezando porque “se mueren muchos menos pacientes de lo que la gente piensa”. José remarca la “gran solidaridad” entre los profesionales de enfermería. “Somos los que cuidamos al paciente las 24 horas”, dice, y nos recuerda un viejo refrán muy presente en el gremio: “El médico cura, el enfermero cuida”. Y Conchi emplea su último turno para pedir “responsabilidad social” durante la desescalada hacia la nueva normalidad. “Yo salí el domingo pasado a la calle y me di media vuelta. La gente va en grupo y se lo toma como una fiesta. Y esto está muy lejos de ser una fiesta. Estamos ante un problema muy serio y si hay un repunte los más perjudicados serán nuestros padres y abuelos”, advierte.
Deborah es la última en levantar el brazo para recordar la esencia de su trabajo resumida en una frase que aprendió durante la carrera y que aplica como un principio en su día a día: “Si puedes curar, cura; si no puedes curar, alivia; si no puedes aliviar, consuela; y si no puedes consolar, acompaña”.
No existe mejor sentencia para definir el arte de cuidar que practican este puñado de valientes.